Hva er egentlig medisinsk cannabis?
Medisinsk cannabis er ikke én medisin men en medikamentgruppe. Medikamentene kommer i administrasjonsformer som kapsler, oljer, tabletter, plantemateriale og munnspray. Det finnes tre kategorier av medisinske produkter som skrives ut påresept:
- Legemidler med markedsføringstillatelse (I Norge er dette idag Sativex og Epidyolex)
- Medisinske produkter med GMP-standard. Dette går under fellesbetegnelsen Cannabis Based Products for Medical Use, forkortet til CBPM’s. GMP-standarden holder så høy kvalitet at man vet eksakt innhold av virkestoffer i alle disse produktene.
- Magistrelt fremstilte medikamenter med GMP-standard (apotekfremstilt).

Hvert av produktene i disse kategoriene har en unik kombinasjon av virkestoffer og administrasjonform. En pasient som ikke får effekt av en variant av medisinen, eksempelvis Sativex, vil likevel kunne få god effekt av en annen variant og/eller administrasjonsform. I Norge har vi nå 19 varianter av MC. Tilsammenligning har de i England over 200 varianter.
De mest kjente virkestoffene i MC er THC og CBD. THC kan øke appetitten og redusere kvalme. Det kan også lindre smerte, betennelser og problemer med muskelkontrollen. Ved overdosering kan THC gi en euforisk virkning (ruseffekt). CBD er ikke rusgivende, men kan virke avslappende. CBD kan redusere smerte og betennelse, kontrollere epileptiske anfall, og muligens være til hjelp i behandling av psykisk sykdom og avhengighet. I tilleggtil dette finner vi mindre mengder av andre cannabinoider som eksempelvis CBG, CBN og THCV og også ikke-cannabinoide fenoler, flavoriner, terpener og alkaloider. Disse virker sammen i en “entourage” effekt og bidrar til at hver variant av medisinen har unike virkninger. Noe som også gjør at MC bør person tilpasses, til hver enkelt pasient sitt behov.
Virkestoffene i cannabis virker på et stort reseptorsystem i kroppen som kalles det endocannabinoide systemet. Dette består av tre hovedbestanddeler: endocannabinoider (som Anandamide og 2-AG), CB1 og CB2 reseptorer og regulatoriske enzymer. Det endocannabinoide systemet er et stort reseptorsystem som har som hovedoppgave å opprettholde den naturlige balansen i kroppen, eller homeostasen. Det er sentralt i regulering av mange viktige prosesser som angst, smerte, betennelser, stress- og immunreseponser, humør og appetitt. Dysreguleringer i systemet er også antatt å påvirke utvikling av symptomer ved Huntington’s, Alzenheimer, Parkinson og MS.
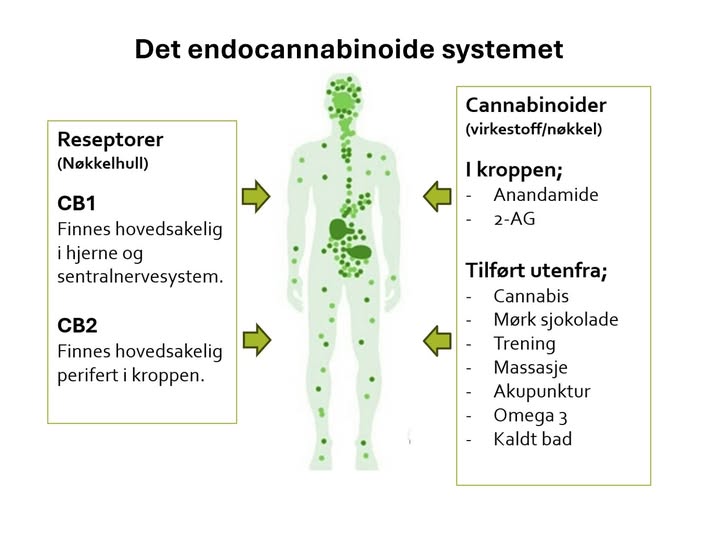
Effekten på det endocannabinoide systemet forklarer også hvorfor cannabis har effekt på så mange symptomer og diagnoser. Cirka 50 % av reseptene som nå skrives ut i England skrives ut mot all typer langvarig smerte, 40 % skrives ut mot ulike mentale helsetilstander, 6 % mot nevrologiske tilstander og 4 % til andre diagnoser.
Cannabis er beheftet med en del misforståelser og stigma knyttet til at virkestoffet THC i cannabis også kan brukes som et rusmiddel. Varianter som inneholder under 1 % THC kan man ikke oppnå ruseffekt av. Dette er typisk isolert CBD (som i Epidyolex) eller helplante CBD med GMP-standard. Ved høyere mengde THC gjelder følgende; ved medisinsk bruk regnes ruseffekt som en uønsket bivirkning som kan oppstå ved overdosering av THC. I så henseende er ikke medisinsk cannabis alene. Vi har flere medikamenter som kan gi ruseffekt ved overdosering. Alt handler om dose, opptrapping, tilvenning og innhold av virkestoffer. Vanlige doser av THC til medisinsk bruk ligger gjerne mellom 0,5 - 20 mg idøgnet etter at man har gått gjennom en tilvenning, tilsvarende det man gjør ved eksempelvis Lyrica og Benzodiazepiner. Startdoser ligger gjerne på 0,5 - 2,5 mg THC i døgnet. Til sammenligning regnes èn rusdose fra 10 mg THC blant uerfarne brukere, og gjerne over 50 mg per dose for erfarne brukere.
Avhengighetspotensiale er en annen faktor som mange er bekymret for. Dette er forståelig gitt erfaringene med oxicontin og den aggressive markedsføringen som ble ført i den forbindelse. MC regnes i liten grad som fysisk avhengighetsskapende. En RCT-studie som ser på hva som skjer ved en rask seponering av Sativex, finner ingen abstinensproblemer etter 3 års bruk. En annen RCT-studie, som følger revmatismepasienter over 5 uker, viser ingen problemer knyttet til å avsluttebehandling. En ny dobbelblindet studie, som følger 800 pasientene i ett år, finner ingen tegn til avhengighet eller abstinenser. Ved rekreasjonsbruk er det anslått at cirka 9 % utvikler avhengighet, men avhengighetsbegrepet bør brukes med forsiktighet når vi snakker om medisinsk bruk, da seponering ofte vil medføre at symptomene MC brukes for, vender tilbake. Det kan oppstå toleranseutvikling (at dosene må økes), men dette reguleres ved at lege følger doseutvikling og gjennomfører nedtrappingsperioder dersom dette er nødvendig.
Bivirkninger og sikkerhet:
Medisinsk cannabis regnes som et legemiddelmed få alvorlige bivirkninger. Dette fremkommer gjennom studier og uttalelser fra erfarne fagpersoner.
Tidligere medisinsk fagdirektør i legemiddelverket, Steinar Madsen, har allerede i 2019 sagt følgende i en intervju med Fagbladet:
– Det er en utbredt feiloppfatning at cannabis er et medisinsk risikabelt stoff, sier Steinar Madsen til FagbladetJournalen. Han understreker at cannabis er et legemiddel med få alvorligebivirkninger.
Evalueringen av den Danske forsøksordningen, som ble gjennomført i 2024, har på 6 år behandlet 8.785 pasienter og skrevet ut 68.082 resepter og konkluderer med følgende:
– Lægemiddelstyrelsen har på baggrund af bivirkningsindberetningerne ikke identificeret signaler om sikkerhedsproblemer ved brug af cannabisslutprodukter omfattet af forsøgsordningen." (vår utheving)
Evalueringen fra UK Medical Cannabis Registry, som da hadde fulgt 8.945pasienter over 2 år finner (Erridge et al. 2025: UK Medical cannabisregistry: an updated clinical outcomes analysis across all conditions. Nylig akseptert for publisering i ICRS, men ikke trykket enda):
«...medical cannabis was largely well-tolerated. Moreover, there was an improvement in health-related quality of life, anxiety and sleep.»
Ifølge Mikael Sødergren (som er forskningsleder for denne studien ved Imperial College) inneholder studien per juni 2025 data fra 40.000 pasienter og han skriver følgende i en mail til oss i Stopp lidelsen:
«...we now have seen more than 40,000 [patients] with similar safety profile»
En helt ny randomisert studie, publisert i det annerkjent tidsskriftet Nature Medicine, har over 800 pasienter med korsryggsmerter inkludert. De har fulgt pasientene i ett år. Bivirkninger var vanligere i gruppen som fikk helplanteekstrakt (83,3 %) enn i placebogruppen (67,3 %), men hovedsakelig milde og forbigående (f.eks. tretthet og svimmelhet). Ingen tegn til avhengighet eller abstinens ble observert.