Informasjon til fagpersoner
Denne teksten henvender seg til akademikere og utdannet helsepersonel. Den utdyper situasjonen i Norge i dag, gir en kort introduktsjon til medisinsk cannabis som medikamentgruppe og beskriver hvordan en registerstudie kan løse den utfordrende situasjonen for både pasienter, leger og forskere. Kontakt oss på kontakt@stopplidelsen.no dersom du:
- Ønsker å bidra til selve studien
- Har lyst å delta i en faggruppe for endocannabinoidmedisin under Legeforeningen
- Ønsker å bidra direkte i arbeidet til Stopp lidelsen
Les mer under bildet.

Studie på medisinsk cannabis som del av en prøveording i Norge
Stopp lidelsen og dagens situasjon
Interesseorganisasjonen Stopp lidelsen ble opprettet vinteren2024/25 med mål om å finne en løsning på den utfordrende situasjonen for norske pasienter, leger og forskere når det gjelder bruk av medisinsk cannabis (MC) i behandling. Vi har alle jobbet med saken over flere år og består av fagpersoner og erfarnere presentanter fra flere pasientforeninger, i nært samarbeid med fagpersoner i inn- og utland. Vi har også samlet flere pasientforeninger bak initiativet.
Fagetater som Legemiddelverket og Helsedirektoratet har siden 2016 forsøkt å finne gode løsninger på bruk av MC innenfor rammene av dagens regelverk. Dette har dessverre ikke ført frem og situasjonen er nå verre enn noen gang for både pasienter, leger og forskere:
- Pasienter,som ikke har hatt effekt av andre medikamenter, eller får store bivirkninger av disse, fratas nå resepten på medisinsk cannabis. Dette uten medisinskfaglige begrunnelser, men på grunn av sykehusøkonomi. Pasientene er dypt fortvilet.
Legene er like fortvilet. De eneste alternativenede i mange tilfeller har er:
-
Sette pasientene tilbake på medikamenter med dårligere effekt og/eller flere bivirkninger, som eksempelvis opiater som vi vet er en mye mer risikofylt behandling, med flere alvorlige bivirkninger.
-
Å anbefale at pasientene går på gaten og kjøper illegalt. Dette er en svært dårlig løsning. Illegal cannabis har lite med medisinsk cannabis å gjøre, og kan være direkte farlig å få i seg. I tillegg blir pasientene kriminalisert og risikerer straffeforfølgelse.
-
La pasientene gå uten adekvat behandling. Gitt hvor alvorlige mange av tilstandene er, blant annet gjennom overrepresentasjonen i selvmordsrater,er dette også et dårlig alternativ.
-
Medisinsk cannabis defineres i dag som utprøvende behandling. Det betyr at leger vegrer seg for å skrive ut resepter før det er en studie å gjøre det gjennom. Det er også lite kunnskaper om medikamentgruppen, noe som gjør legene usikre.
Forskerne får ikke satt opp studier. Studiene mangler finansiering og byråkratiske barriere er for omfattende. En av de største utfordringene er at helt plantemateriale ikke kan patenteres. Legemiddelindustrien er dermed fraværende, både når det gjelder studier og opplæring av leger. De dyre RCT-studiene som likevel klarer å finne noe finansering, blir enten for små eller varer for kort. Plantens kompleksitet og virkeområde kompliserer ytterligere. Med over 100 virkestoffer og med en mengde tilstander som har effekt av MC, snakker vi med dagens fremdrift om hundrevis av år før vi begynner å nærme oss en oversikt dersom vi kun skal bygge kunnskapsgrunnlaget på RCT-studier. Dette samtidig med at cannabis er lett tilgjengelig i samfunnet rundt oss og brukes av stadig flere pasienter. Flere fagmiljø anbefaler derfor nå å også bruke RealWorld Evidence studier når det gjelder MC.
Studiemessig er det behov for å finne ut mer om:
-
Hvilke tilstander og pasientkategorier som har god effekt.
-
Hvilke varianter og administrasjonsformer virker best for uliketilstander.
-
Hvordan andre virkestoffer i planten påvirker effekten (ut over THC ogCBD).
-
Bivirkninger og interaksjoner.
Opplæringsmessig er det behov for:
-
Utarbeiding av retningslinjer for bruk.
-
Kursing og opplæring av leger
En registerstudie for medisinsk cannabis i Norge
For å finne gode løsninger på de utfordringer som pasienter og fagpersoner møter, er det behov for involvering av flere fagetater og politikere. Målet til Stopp lidelsen er derfor å få på plass en registerstudie, med nærmere beskrevne gjennomføringskriterier, for medisinsk cannabis i Norge. Vi jobber for Stortingsflertall for å nedsette en arbeidsgruppe i Helse- og omsorgsdepartementet, som får i oppdrag å finne gode løsninger på helhetssituasjonen. Utgangspunktet er ordningen som Danmark innførte tilbake i 2018, da politikerne der vedtok en Dansk prøveordning for MC. Evalueringene fra Danmark er så gode at ordningen gjøres permanente fra2026.
De sentrale punktene i en norsk prøveordning er følgende (gjennomføringskriterier for en studie):
-
Oppfølgingsstudie. Bærebjelken i en prøveordning består i å opprette en registerstudie i Norge. Denne utformes for å kunne omfatte alle varianter av medisinsk cannabis og alle diagnosegrupper. Forskerteamet ved Imperial college i London, som nå leder den største studien på MC i Europa (40.000 pasienter), har allerede bidratt til å tilpasse og innføre studien i Sverige. De er interessert i å gjøre det samme i Norge. Professor i farmakologi, ved Universitet i Tromsø, Aina Wesrtheim Ravna har allerede sagt ja til å skrive studiesøknad, og flere forskere har sagt ja til å bidra til dette. Studien søkes hovedsakelig finansiert gjennom politiskebevilgninger, som en del av prøveordningen.
-
Kunnskapshevingblant leger. Studier viser at norske leger generelt er positive til å ta i bruk medisinsk cannabis, men at de har lite kunnskaper om medikamentgruppen. For at ordningen skal bli så god som mulig er det behov for å utarbeide retningslinjer,kursing og opplæring for leger. Det jobbes med å samle en faggruppe for endocannabinoidmedisin under Legeforeningen. Finansiering søkes gjennom politiske bevilgninger, som del av studien.
-
Generell forskrivningsrett for alle leger. Det er flere grunner til at dette er ønskelig. Kapasiteten i spesialisthelsetjenesten er allerede sprengt. Det er også hensiktsmessig at det er den legen som kjenner pasienten best som har ansvar for forskrivning og oppfølging. Dette er oftest fastlegen.Dette punktet krever søknad til Helsedirektoratet, som del av en helhetsplan for prøveordningen. Eventuelt også politiske vedtak.
4) Dekning av kostnader. I alle land som har innført ordninger for MC, er en av de store utfordringene at det bare har vært delvis dekning av kostnaderfor pasientene. Dermed blir medikamentet utilgjengelig, til tross for at både pasient og lege ønsker å bruke det. For å sike likebehandling, og unngå et A-og B-lag, er det behov for refusjons-ordninger. Etter HELFO sitt regelverk vil refusjoner være umulige i all overskuelig fremtid grunnet krav om RCT-studier. Unntak er Sativex brukt mot spasmer ved MS og Epidyolex brukt ved de tre formene for epilepsi som de er godkjente for. Finansiering til refusjon søkes dekket gjennom offentlige midler, bevilget av politikerne som del av studien og prøveordningen.
5) Bred indikasjon for resept. For å skaffe så mye kunnskap som mulig, knyttet til medisinsk cannabis og ulike diagnoser, er det hensiktsmessig at leger kan skrive ut medikamentgruppen til alle de sykdomstilstander som vi kjenner til at det kan virke på. Også de sjeldne diagnosene. Dette er den beste måten å få mer kunnskaper om MC på; det at medikamentet prøves ut i praksis, samtidig som man henter inn data på effekter og bivirkninger. Vi vet allerede at cannabis er et legemiddel med få alvorlige bivirkninger, noe som tilsier at det er etisk og moralsk forsvarlig å gjøre det på denne måten. Dette vil kreve presisering i studiedesignet, i tillegg til politisk og faglig vilje.
6) Gjennomgang av helsekrav til førerkort. I dag er en stor utfordring for pasienter i Norge, at de som hovedregel mister førerkortet når de får resept på medisinsk cannabis. Dette som det eneste landet i Europa. Og det skjer selv om kjøreevne umulig kan påvirkes, som ved CBD-medikamenter. Det er et svært inngripende tiltak å frata syke mennesker førerretten dersom det ikke er grunnlag for dette. Det er derfor behov for en grundig gjennomgang av regelverket i Helsedirektoratet. De er allerede positive til justeringer dersom det kan fremsettes en samlet plan for kvalitet og kontroll under utprøvingen. Finansiering til gjennomgangen søkes dekket gjennom offentlige midler, bevilget av politikerne som del av studien og prøveordningen.
Representasjoni arbeidsgruppa. Stopp lidelsen jobber for at en arbeidsgruppe i helsedepartementet inneholder aktørersom kjenner sakskomplekset godt, som har kunnskaper og erfaringer med MC og som på ulike måter vil bli berørt av en prøveordning. Dette kan være pasientforeninger, leger med spesialkompetanse på MC, apotekbransjen, grossistledd, allmennlegeforeningen, jurister, forskere, potensielle produsenter og personer med kompetanse og erfaring fra innføring av tilsvarende ordning i Danmark.
Det vilogså være behov for at arbeidsgruppen drøfter og lager forslag knyttet til;
-
Juridiske bestemmelser rundt lover og forskrifter
-
Om Norge skal ha egne klinikker for medisinsk cannabis
-
Behovfor et større utvalg av MC-produkter og hvordan dette fremskaffes.
Hva vet vi om medisinsk cannabis i dag?
Hva er medisinsk cannabis?
Medisinsk cannabis er ikke én medisin men en medikamentgruppe. Medikamentene kommer i administrasjonsformer som kapsler, oljer, tabletter, plantemateriale og munnspray. Det finnes tre kategorier av medisinske produkter som skrives ut påresept:
-
Legemidler med markedsføringstillatelse (I Norge er dette idag Sativex og Epidyolex)
-
Medisinskeprodukter med GMP-standard. Dette går under fellesbetegnelsen Cannabis BasedProducts for Medical Use, forkortet til CBPM’s. GMP-standarden holder såhøy kvalitet at man vet eksakt innhold av virkestoffer i alle disse produktene.
-
Magistreltfremstilte medikamenter med GMP-standard (apotekfremstilt).
Hvert av produktene i disse kategoriene har en unik kombinasjon av virkestoffer og administrasjonform. En pasient som ikke får effekt av en variant av medisinen, eksempelvis Sativex, vil likevel kunne få god effekt av en annen variant og/eller administrasjonsform. I Norge har vi nå 19 varianter av MC. Tilsammenligning har de i England over 200 varianter.
De mest kjente virkestoffene i MC er THC og CBD. THC kan øke appetitten og redusere kvalme. Det kan også lindre smerte, betennelser og problemer med muskelkontroll. Ved overdosering kan THC gi en euforisk virkning (ruseffekt). CBD er ikke rusgivende, men kan virke avslappende. CBD kan redusere smerte og betennelse, kontrollere epileptiske anfall, og muligens være til hjelp i behandling av psykisk sykdom og avhengighet. I tillegg til dette finner vi mindre mengder av andre cannabinoider som eksempelvis CBG, CBN og THCV og også ikke-cannabinoide fenoler, flavoriner, terpener og alkaloider. Disse virker sammen i en “entourage” effekt og bidrartil at hver variant av medisinen har unike virkninger. Noe som også gjør at MC bør person tilpasses, til hver enkelt pasient sitt behov.
Virkestoffene i cannabis virker på et stort reseptorsystem i kroppen som kalles det endocannabinoide systemet. Dette består av tre hovedbestanddeler:
-
Endocannabinoider (som Anandamide og 2-AG)
-
CB1 og CB2 reseptorer
-
Regulatoriske enzymer
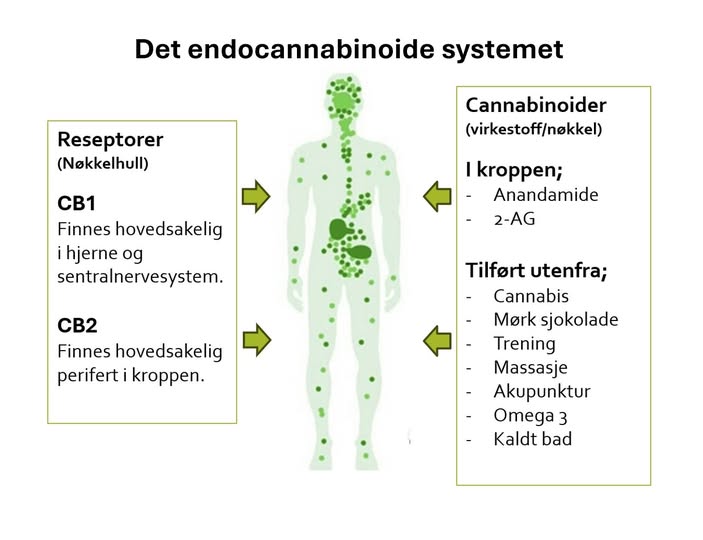
Det endocannabinoide systemet er et stort reseptorsystem som har som hovedoppgave å opprettholde den naturlige balansen i kroppen, eller homeostasen. Det er sentralt i regulering av mange viktige prosesser som angst, smerte, betennelser, stress- og immunreseponser, humør og appetitt. Dysreguleringer i systemet er også antatt å påvirke utvikling av symptomer ved Huntington’s, Alzenheimer, Parkinson og MS.
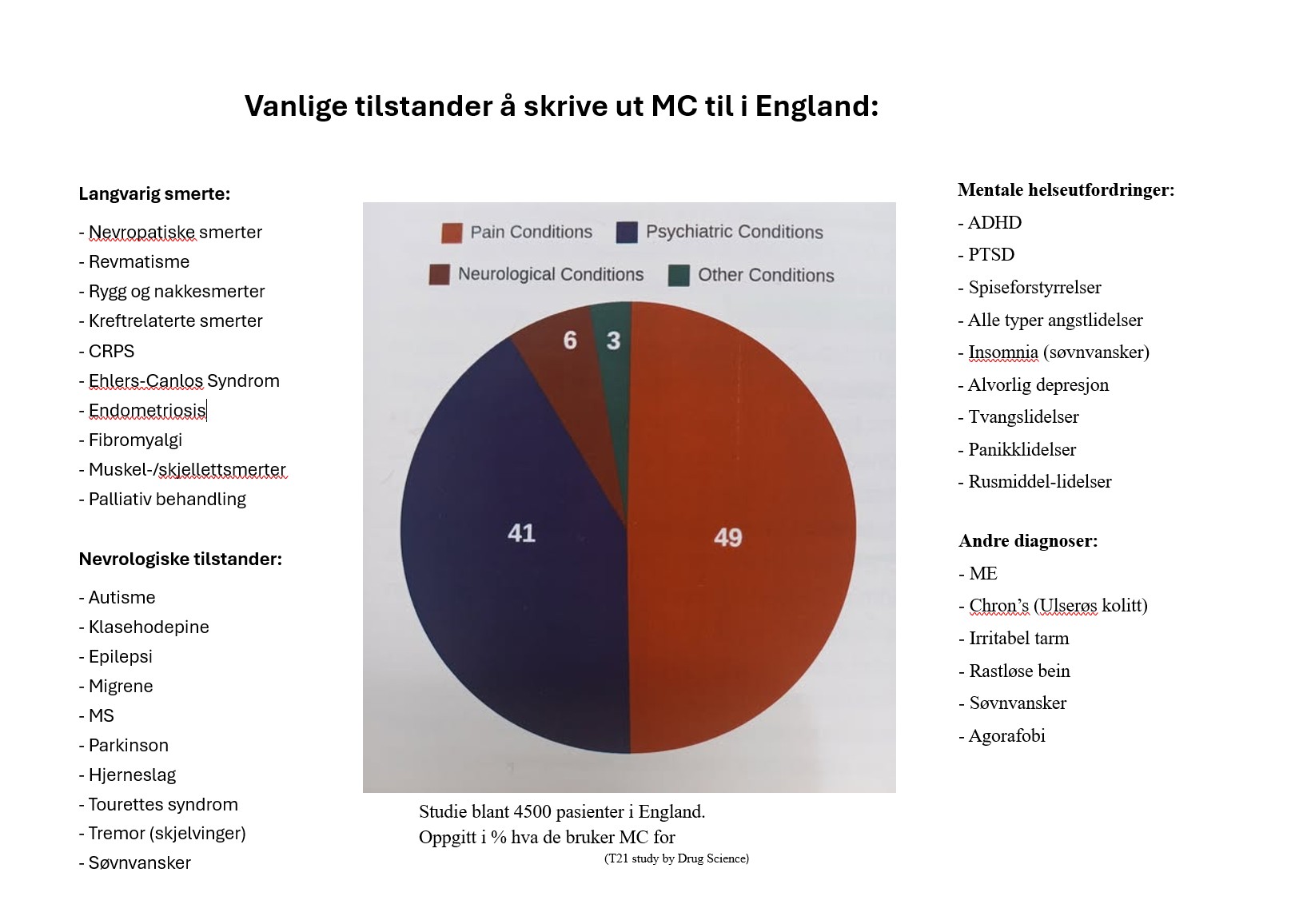
Effekten på det endocannabinoide systemet forklarer også hvorfor cannabis har effekt på så mange symptomer og diagnoser. Cirka 50 % av reseptene som nå skrives ut i England skrives ut mot all typer langvarig smerte, 40 % skrives ut mot ulike mentale helsetilstander, 6 % mot nevrologiske tilstander og 4 % til andre diagnoser.
Cannabis er beheftet med en del misforståelser og stigma knyttet til at virkestoffet THC i cannabis også kan brukes som et rusmiddel. Varianter som inneholder under 1 % THC kan man ikke oppnå ruseffekt av. Dette er typisk isolert CBD (som i Epidyolex) eller helplante CBD med GMP-standard. Ved høyere mengde THC gjelder følgende; ved medisinsk bruk regnes ruseffekt som en uønsket bivirkning som kan oppstå ved overdosering av THC. I så henseende er ikke medisinsk cannabis alene. Vi har flere medikamenter som kan gi ruseffekt ved overdosering. Alt handler om dose, opptrapping, tilvenning og innhold av virkestoffer. Vanlige doser av THC til medisinsk bruk ligger gjerne mellom 0,5 - 20 mg i døgnet etter at man har gått gjennom en tilvenning, tilsvarende det man gjør ved eksempelvis Lyrica og Benzodiazepiner. Startdoser ligger gjerne på 0,5 - 2,5 mg THC i døgnet. Til sammenligning regnes èn rusdose fra 10 mg THC blant uerfarne brukere, og gjerne over 50 mg perdose for erfarne brukere.
Avhengighetspotensiale er en annen faktor som mange er bekymret for. Dette er forståelig gitt erfaringene med oxicontin og den aggressive markedsføringen som ble ført i den forbindelse. MC regnes i liten grad å være fysisk avhengighetsskapende. En RCT-studie som ser på hva som skjer ved en rask seponering av Sativex, finner ingen abstinensproblemer etter 3 års bruk. En annen RCT-studie, som følger revmatismepasienter over 5måneder, viser ingen problemer knyttet til å avslutte behandling. En helt ny randomisert studie følger 800 ryggpasienter i ett år. Ingen tegn til avhengighet eller abstinens ble observert. Ved rekreasjonsbruk er det anslått at cirka 9 % utvikler avhengighet,men avhengighetsbegrepet bør brukes med forsiktighet når vi snakker om medisinsk bruk, da seponering ofte vil medføre at symptomene MC brukes for, vender tilbake. Det kan oppstå toleranseutvikling (at dosene må økes), men dette reguleres ved at lege følger doseutvikling og gjennomfører nedtrappingsperioder dersom dette er nødvendig.
Bivirkninger og sikkerhet:
Medisinsk cannabis regnes som et legemiddelmed få alvorlige bivirkninger. Dette fremkommer gjennom studier og uttalelser fra erfarne fagpersoner. Det moralske og etiske knyttet til å teste ut medikamentgruppen i Real Life bør derfor være uproblematisk.
Tidligere medisinsk fagdirektør i legemiddelverket, Steinar Madsen, har allerede i 2019 sagt følgende i en intervju med Fagbladet:
«– Det er en utbredt feiloppfatning at cannabis er et medisinsk risikabelt stoff, sier Steinar Madsen til Fagbladet Journalen. Han understreker at cannabis er et legemiddel med få alvorlige bivirkninger.»
Evalueringen av den Danske forsøksordningen, som ble gjennomført i 2024, har på 6 år behandlet 8.785 pasienter og skrevet ut 68.082 resepter og konkluderer medfølgende:
"Lægemiddelstyrelsen har på baggrund af bivirkningsindberetningerne ikke identificeret signaler om sikkerhedsproblemer ved brug afcannabisslutprodukter omfattet af forsøgsordningen." (vår utheving)
Evalueringen fra UK Medical Cannabis Registry, som da hadde fulgt 8.945pasienter over 2 år finner (Erridge et al. 2025: UK Medical cannabisregistry: an updated clinical outcomes analysis across all conditions. Nyligakseptert for publisering i ICRS, men ikke trykket enda):
“..medical cannabis was largely well-tolerated. Moreover, there was an improvement in health-related quality of life, anxiety and sleep.”
Ifølge Mikael Sødergren (som er forskningsleder for denne studien ved Imperial College) inneholder studien per juni 2025 data fra 40.000 pasienter oghan skriver følgende i en mail til oss i Stopp lidelsen:
_“...we nowhave >40,000 with similar safety profile seen”
En helt ny registerstudie er nydlig publisert i Nature Medicine. Den har med 800 ryggpasienter. De konkludere med følgende:
Bivirkninger var vanligere i gruppen som fikk cannabisekstrakt (83,3 %) enn i placebogruppen (67,3 %), men hovedsakelig milde og forbigående (f.eks. tretthet og svimmelhet). Ingen tegn til avhengighet eller abstinens ble observert.
Effekter ut over medisinske
Vi vet allerede en del om hvilke effekter MCkan ha på ulike sykdommer og tilstander gjennom sin virkning på detendocannabinoide systemet. Flere land har også utarbeidet retningslinjer forbruk. Av annen interessant dokumentasjon finner vi blant annet:
-
I en studie fra Tyskland finner vi at legekonsultasjoner reduseres med 64 % for pasienter som får effekt av medisinsk cannabis. At antalllegekonsultasjoner reduseres, er resultater vi finner i flere studier. En annen studie viser en halvering av sykehusinnleggelser knyttet til opioidbruk. Selv om tallene i en norsk kontekst skulle være mindre enn dette, er det likevel en kjærkommen reduksjon i presset på helsevesenet.
-
Uføre og syke er en stor belastning på samfunnsøkonomien. Vi har flere studier som viser at antall sykedager går ned, og arbeidsdeltagelse øker, for pasienter som får effekt av medisinsk cannabis. En studie estimerer med en reduksjon i arbeidsfravær på mellom 8-14 %. En annen studie finner reduksjon i fravær grunnet behandling på 27 timer i året.
-
Vi finner generelt, over flere studier, en reduksjon i bruk av andre medikamenter med mellom 10-14 %. Dette innebærer nedgang i både bivirkningerog kostnader.
-
Det er gjennomført flere kost – nytte analyser som viser at medisinsk cannabis er effektivt. For smertebehandling finner vi eksempelvis følgende studier:
Sentrale lover og forskrifter
I 2022 ble det utarbeidet en veileder som heter Forskrift om rekvirering av forbudt narkotikumog bestemte legemidler til humanmedisinsk bruk. Forskrift om rekvirering av forbudt narkotikum og bestemte legemidler til humanmedisinsk bruk - Lovdata.
Dette innebærer at det ikke er behov for en søknad til Helsedirektoratetfor å starte en RWE-studie. Men noen av gjennomføringskriteriene vil kreve det.
De viktigste reglene i Norge rundt medisinsk cannabis er følgende
Ikke all bruk av cannabisholdige legemidler er å anse som utprøvende behandling. Legemidlene Sativex og Epydiolex er markedsførte legemidler og bruk på godkjent indikasjon er å regne som etablert behandling. Det er imidlertid besluttet at behandlingsansvaret for disse legemidlene er i spesialisthelsetjenesten og dermed også finansieringsansvaret.
Videre er det andre rammer for behandlingen med cannabinoider og cannabisholdige legemidler som er relevant å være kjent med.
Forskrift om rekvirering av forbudt narkotikum og bestemte legemidler til humanmedisinsk bruk kapittel 3 angir rekvireringsregler forcannabinoider og cannabisholdige legemidler.Forskrift om rekvirering av forbudt narkotikum og bestemte legemidler til humanmedisinsk bruk - Lovdata. Forskriften § 3-2 angir rekvireringsrett:
Leger som kan rekvirere cannabisholdige legemidler er leger som har rett til å rekvirere legemidler i reseptgruppe A:
§ alle leger kan rekvirere cannabisholdige legemidler som er godkjente eller har markedsføringstillatelse i Norge.
§ alle leger kan rekvirere cannabisholdige legemidler med THC-innhold under 1 % som ikke er godkjente eller har markedsføringstillatelse i Norge.
§ lege med spesialistgodkjenning som er ansatt i det offentlige helsevesenet eller i privat sykehus, kan rekvirere cannabisholdige legemidler med THC-innhold over 1 % som ikke er godkjente eller har markedsføringstillatelse i Norge.
Nasjonal veileder for utprøvende behandling –nasjonale prinsipper. Utprøvende behandling - nasjonale prinsipper - Helsedirektoratet
Det er især to anbefalinger som er aktuelle
§ Utprøvende behandling skal som hovedregel tilbys gjennom kliniske studier
§ Utprøvende behandling utenfor kliniske studier skal finansieres over de samlede rammene til de regionale helseforetakene.
Nasjonal veileder for vanedannende legemidlerkapittel 9 angir veiledning til bruk av cannabinoider. Vanedannende legemidler - Helsedirektoratet
Hvorfor en registerstudie?
Innen medisinskfaglige forskningsmiljøer har man lenge hatt fokus på at forskning på medisiner skal foregå gjennom dobbeltblinde,randomiserte studier (RCT-studier). Det er mye bra å si om denne gullstandarden, men den har også svakheter. Når det gjelder medisinsk cannabis ,og de praktiske realitetene som er rundt denne medikamentgruppen, er det flere grunner til at oppfølgingsstudier (RWE) er å foretrekke i denne fasen av forskningen. Dette har blitt utdypt i flere forskningsartikler. Blant annet i artikklene “Real World Evidence in Medical Cannabis research” og “The value of real world evidenc: The case of medical cannabis”.
Dobbeltblinde studier og medisinsk cannabis
RCT-studier er tidkrevende og dyre. Sativex, som kun er én variant av medisinsk cannabis, mot én underdiagnose ved MS, brukte 20 år på å komme på markedet. Skal vi ha samme fremdrift for alle varianter av medisinsk cannabis mot alle diagnosegrupper medikamentgruppen er aktuell for, vil vi trenge flere hundre år for å komme i havn. Siden helt plantemateriale er utfordrende å patentere vil denne fremdriften bli enda mer forsinket.
Vi har allerede kunnskaper om potensielle bivirkninger av MC. I motsetning til isolerte virkemidler, som oppbevares i laboratorier og ikke prøves ut på mennesker før det er gjennomført tilstrekkelige sikkerhetsstudier, har vi allerede cannabis tilgjengelig i samfunnet rundt oss. Medikamentet har blitt brukt medisinsk i flere tusen år, og ble skrevet ut på resept i Norge helt frem til 1965, da politiske vedtak gjorde det ulovlig å fortsette å skrive ut resepter. Siden da er det gjennomført flere mindre RCT-studierog enda flere store oppfølgingsstudier på effekter og bivirkninger av MC. Allerede i 2019 var denne kunnskapsbasen så stor at tidligere medisinsk fagdirektør i Legemiddelverket, Steinar Madsen, uttrykte følgende i Fagbladet Journalen:

Når det gjelder legemidler med markedsføringstillatelse, vet vi ofte lite om både langtidsvirkninger og hvordan medikamentet vil virke på reelle pasientgrupper, når det slippes på markedet. Det samme kan ikke sies om medisinsk cannabis. Dette setter MC i en særstilling med tanke på å benytte Real World Evidence studier.
Et annet forhold ved RCT-studier er at pasientene som deltar hovedsakelig er selekterte for å være uten tilleggsdiagnoser eller bruk av andre medisiner. Dette gjenspeiler ikke nødvendigvis reelle pasientgrupper der mange typisk har tilleggsdiagnoser og bruker flere medikamenter samtidig.Det er nettopp komplekse og sammensatte lidelser som MC har vist et stort potensiale til å kunne behandle, og studier underbygger at pasienter med slikes ykdomsbilder opplever en bedrelivskvalitet med MC. Oppfølgingsstudier har en helt annen mulighet til å inkludere slike pasientgrupper.
MC er en medikamentgruppe med det særtrekk at hver standardisert variant av medisinen inneholder flere virkestoffer i en unik kombinasjon. Det betyr at en pasient som ikke får effekt av en variant av medikamentgruppen, likevel kan få effekt av en annen variant og/eller administrasjonsform. En slik form for persontilpasset medisin er det vanskeligå få til gjennom en RCT-studie, som typisk konsentrere seg om en, eller noen få, varianter av MC. En Real World Evidence studie har den fordelen at hver pasient kan prøve ut mange ulike varianter av MC. Dermed vil man ende opp me det mer realistisk bilde av hvilken variant av medikamentgruppen som passer best for hvilke diagnoser og pasientkategorier. Denne kunnskapen kan i sin tur brukes for å lage mer målrettede RCT-studier.
RCT-studier er laget for å måle effekt av ett virkestoff på få effektparameter. Dette samsvarer dårlig med MC som inneholder flere virkestoffer og har effekt på mange parameter samtidig.
Real World Evidencestudier og medisinsk cannabis
Sammenlignet med RCT-studier, har oppfølgingsstudier flere fordeler når man ønsker å forske på effekter og bivirkninger av medisinsk cannabis som medikamentgruppe:
-
Man får data på hvordan medisinene faktisk virker i det virkelige liv.
-
Man kan lage studier på større grupper av pasienter
-
Man kan inkludere flere ulike MC-produkter i samme studie.
-
Man kan inkludere flere sjeldne og små diagnoser, som det sjelden lønner seg å forske spesifikt på.
-
Man kan inkludere pasienter med komplekse og sammensatte diagnoser, slikvirkeligheten ofte er.
-
Det er kostnads- og tidsbesparende.
-
Man kan måle effekter og bivirkninger over tid.
Noen forhold rundt studien
Det er flere punkter i prøveordningen som krever ulike instanser involvert, inklusive politikere. En studie i seg selv vil ikke løse dagens utfordringer, om ikke gjennomføringskriteriene også er løst. Det er derfor behov for å jobbe i to retninger: politisk og faglig. En mulig arbeidsfordeling;
-
Stopp lidelsen bidrar med politisk arbeid og stortingsflertall for en prøveordning og arbeidsgruppe.
-
Fagmiljøene bidrar med studie, retningslinjer og opplæring gjennom prøveordningen. Fagmiljøet bidrar også til revidering av helsekrav til førerkort. Professor i farmakologi ved UiT, Aina Westrheim Ravna, har sagt ja til å utarbeide studiesøknad. Flere andre forskere har sagt ja til å bidra med innspill til denne.
Norge er i en unik posisjon til å bidra til kunnskapsheving
Norge er blant de siste landene i Europa til å gjennomføre en lovendring knyttet til medikamentgruppen medisinsk cannabis. Likevel vil Norge fremover stå i en særstilling med tanke på å bidra til å øke kunnskapsgrunnlaget rundt MC betraktelig. Både nasjonalt og internasjonalt. Dette fordi Norge har et unikt personnummer som følger en pasient i flere register, noe som gjør det forholdsvis lett å hente ut informasjon på tvers av disse og finne svar på spørsmål som hvordan MC påvirker arbeidsdeltagelse, trygdeutbetalinger, sykefravær osv.
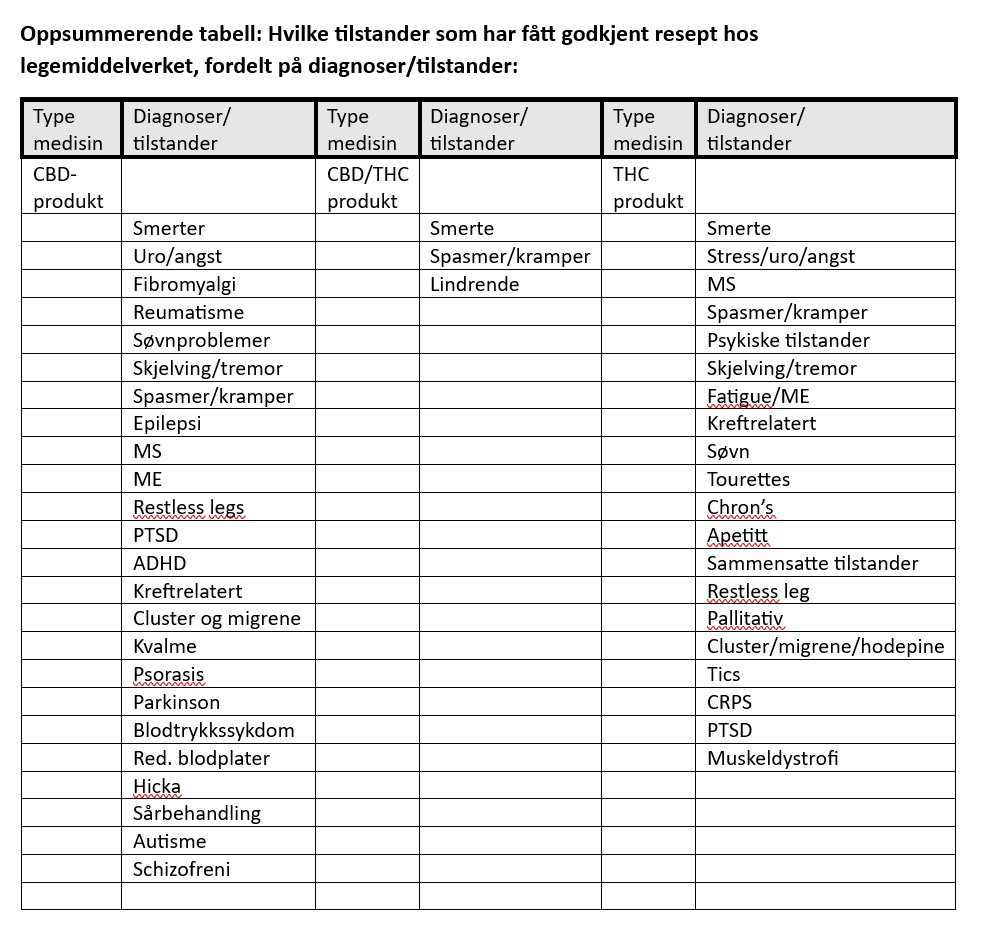
Oversikt fra Direktoratet for medisinske produkter (2023):